Hoezo palliatief? Ik ga toch nog lang niet dood?

Toen Christina, een vrouw van in de zestig, bij Anticancer Fund aanklopte met vragen over haar uitgezaaide borstkanker, was ze in de war. Haar dokter had haar verteld dat ze palliatief was.
“Maar ik voel me fit, en ze zei dat er nog veel behandelopties waren. Dan ga ik toch nog lang niet dood?”
Rond het woord palliatief hangt een taboe en er is vaak verwarring over de betekenis. Voor velen is palliatief synoniem aan terminaal, en dan is het ook begrijpelijk dat die term onrust veroorzaakt. Toch is er een wezenlijk verschil.
Curatief versus palliatief
Wanneer iemand de diagnose kanker krijgt, is het aanvankelijke doel om de ziekte te genezen, of curare in het Latijn, dus met een curatieve behandeling. Dit kan door een operatie, bestraling, geneesmiddelen of een combinatie daarvan. Als de behandeling slaagt, wordt de patiënt genezen verklaard en volgen daarna alleen nog medische controles, met scans en bloedafnames.
Maar soms heeft genezend behandelen geen zin, omdat de kanker te ver is gevorderd, met ernstige uitzaaiingen, of vanaf het begin ongeneeslijk blijkt. Indien men hier toch een behandeling zou toedienen, spreekt men van zinloos medisch handelen, of therapeutische hardnekkigheid.
In deze situatie kiest men voor palliatieve behandeling. Dit komt van het Latijnse woord palliare, wat letterlijk een mantel omdoen betekent. Of, beschermen, bedekken, verzachten. Daarbij is het doel niet meer genezen, maar de ziekte zo goed mogelijk onder controle houden en symptomen en complicaties beperken.
Belangrijk om weten: zowel curatieve als palliatieve behandelingen kunnen intensief en technisch hoogstaand zijn, maar het doel verschilt: genezen versus symptomen verlichten en de levenskwaliteit behouden.
Dankzij de vooruitgang in de medische wetenschap kunnen veel vormen van ongeneeslijke kanker vandaag beter worden behandeld. Kankerpatiënten blijven langer in leven dan vroeger en hebben ook vaak een goede levenskwaliteit. Daarom worden bepaalde vormen van ongeneeslijke kanker steeds meer als een chronische aandoening beschouwd.
Wat is palliatieve zorg?
Waar de palliatieve behandeling zich richt op de ziekte, richt palliatieve zorg zich op de persoon, en heeft deze een plaats zowel tijdens als na de behandeling. Het omvat ondersteunende zorg, terminale zorg en rouwzorg.
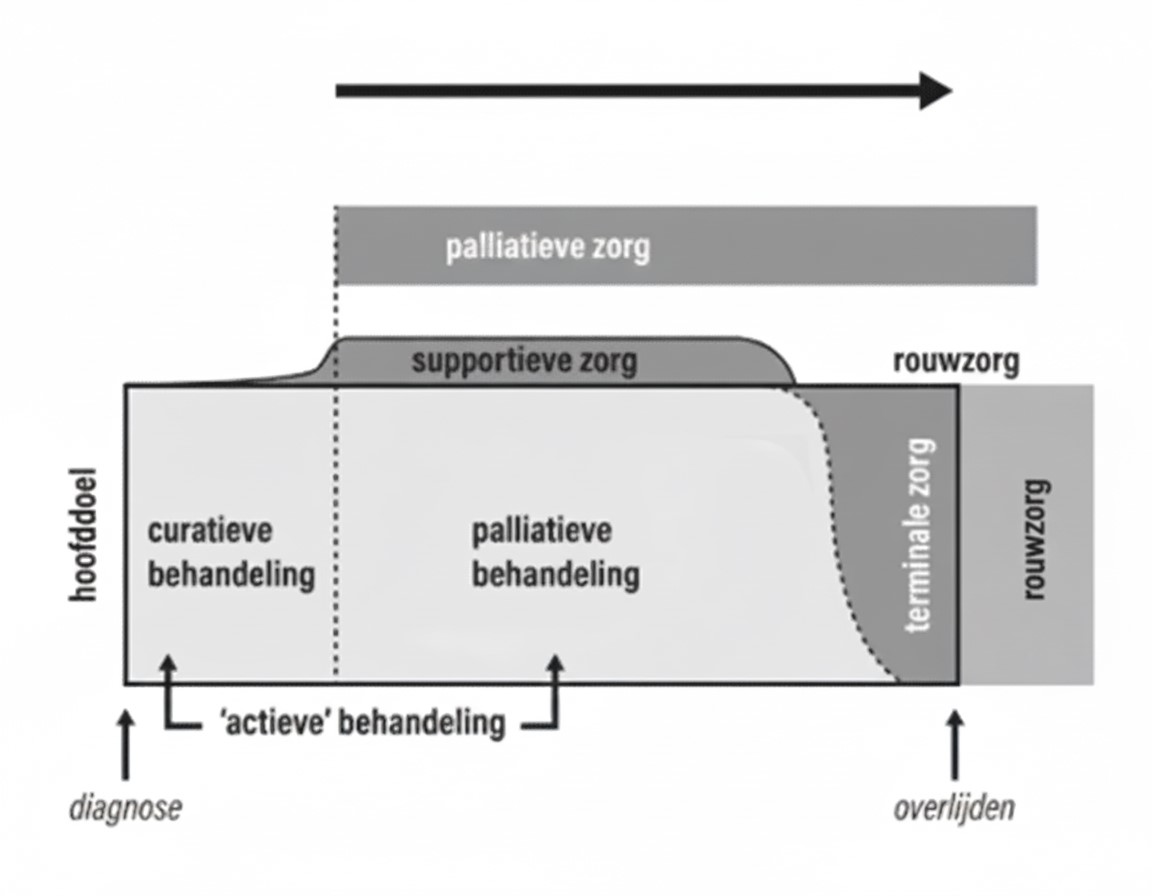
© Wim Distelmans
Vroeger werd gezegd “Er kan niets meer gedaan worden” wanneer kanker ongeneeslijk bleek. Tegenwoordig weten we de palliatieve zorg heel veel kan doen, met een gunstig effect op de levenskwaliteit én levensduur.
- Ondersteuning of supportieve zorg: bijvoorbeeld bij het verwerken van slecht nieuws na een scan of om te praten over de bijwerkingen van medicatie. Deze zorg loopt vaak parallel met de palliatieve behandeling.
- Terminale zorg: wanneer blijkt dat verdere behandeling geen zin meer heeft, stopt men de actieve therapie en verschuift de focus volledig naar comfort. De nadruk ligt op pijn- en symptoomcontrole, en ondersteuning bij het naderende levenseinde.
- Rouwzorg: dit is zorg voor de naasten, die al kan beginnen vóór het overlijden en doorloopt in de periode erna.
Dit is niet het einde
Palliatieve zorg is er voor de patiënt én zijn naasten. Door het niet te zien als het einde, maar als een "beschermende mantel" gedurende het ziektetraject, kan de zorg sneller en gerichter worden ingezet. Met als resultaat een betere kwaliteit van leven voor de patiënt én een sterkere ondersteuning voor de familie. Dus inderdaad, het antwoord op de vraag: ook als iemand nog lang niet doodgaat, speelt palliatieve zorg vaak al een belangrijke rol.


